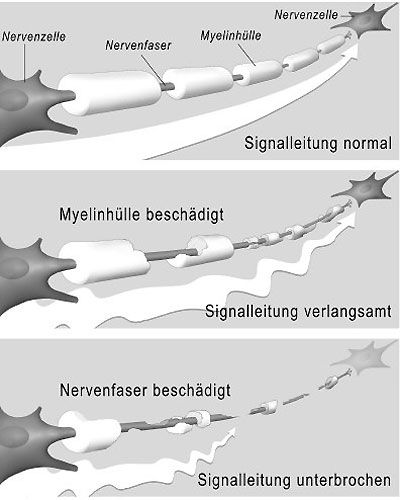
Die zerstörte Myelin-Hülle der Nervenbahnen, Signale werden zunehmend langsamer weitergeleitet.
Eindeutige Diagnose
"Ausführliche Befragung in Kombination mit einer Magnetresonanztomografie (MRT) und einer Liquorpunktion macht in mehr als 90 Prozent der Fälle die Diagnose aber eindeutig", ergänzt Thomas Berger von der Universitätsklinik für Neurologie in Innsbruck. Da jedoch kleine narbige Läsionen im Gehirn oder Rückenmark mit zunehmendem Alter der Patienten nicht selten sind, beurteilen beide Experten Veränderungen im MRT-Bild sehr vorsichtig.
Symptome kommen und gehen
Symptome tauchen auf und verschwinden dann aber nach mehreren Wochen wieder: Derartige Episoden im Verlauf einer Multiplen Sklerose werden als "Schübe" bezeichnet. Die Beschwerden entstehen durch Ausfälle im Nervensystem. Ihre Vielfalt ist leicht erklärbar. Das Immunsystem attackiert den eigenen Organismus, und zwar, wie es scheint, völlig wahllos an ganz unterschiedlichen Stellen des zentralen Nervensystems. Dabei zerstört es nicht die Nerven selbst, sondern ihre schützenden Hüllen. Beim gesunden Menschen gewährleistet diese Myelinschicht eine störungsfreie Reizleitung.
Fähigkeit zur Remyelinisierung
Eigentlich wäre diese Zerstörung nicht weiter schlimm, denn die Nervenschutzschicht besitzt die Fähigkeit, sich zu regenerieren. Trotzdem bleiben mit Dauer der Erkrankung nach einem Schub immer häufiger körperliche Behinderungen zurück. "Es scheinen nicht alle Patienten die Fähigkeit zur Remyelinisierung besitzen - oder aber die Kapazität der Myelinscheiden bildenden Zellen ist irgendwann verbraucht", erklärt Vass die Vermutung, warum Blasenentleerungsstörungen oder Schwierigkeiten beim Gehen irgendwann zu permanenten Problemen werden können.
Bis 1994 keine Therapien Bis 1994 konnten Mediziner diesem unwiderruflichen Geschehen nur tatenlos zusehen. Spezielle Therapien gab es keine. Heilbar ist die Multiple Sklerose noch immer nicht. "Im besten Fall lässt sich heute aber der Fortschritt der Erkrankung stoppen", berichtet der Innsbrucker MS-Experte. Wie lange der Stillstand anhält, weiß Berger im Einzelfall aber auch nicht, denn Langzeiterfahrungen, jenseits von fünfzehn Jahren, gibt es mit den derzeit zugelassenen Therapien noch keine.
Cortison Infusionen
Leiden die Patienten unter der klassisch schubförmigen Variante, so therapiert man heute sowohl im akuten Krankheitsschub als auch im schubfreien Intervall. "Entzündungshemmendes Cortison ist zwar die Therapie der Wahl im Schub, auf Dauer bringen Cortison-Infusionen jedoch für den Verlauf der Erkrankung nichts", erklärt Vass, der seine Patienten daher auch im Intervall therapiert, um die Schubrate auf ein Minimum zu reduzieren.
Beta-Interferone und Glatirameracetat
Standardtherapien sind derzeit immunmodulierende Beta-Interferone und Glatirameracetat. Beide Substanzen spritzen sich die Patienten einmal oder mehrmals wöchentlich selbst. Das in Entwicklung befindliche Fingolimod (FTY720) ist eine oral zu verabreichende Substanz. "Selbst wenn dieses neue Medikament nicht besser ist als die bisherigen, wird es für die Patienten eine große Erleichterung sein", ergänzt Berger.
Monoklonale Antikörper
Von Natalizumab (Tysabri®), einem monoklonalen Antikörper, versprechen sich die MS-Experten ebenfalls viel. Diese Substanz verhindert selektiv das Eindringen von Immunzellen in das Gehirn, während im restlichen Organismus Infekte erfolgreich abgewehrt werden können.