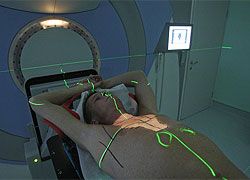
Draußen in der Schaltzentrale vor dem Strahlenraum des LINAC 2 ist der Körper der Patientin auch auf einem Monitor zu sehen, eine Uhr zählt die verbleibenden Behandlungsminuten. Dann ertönt ein Summton: Die Zeit ist um, die Session vorbei. Türen werden aufgerissen, die Liege wird herausgefahren und die Assistentinnen beginnen, die Patientin aus ihrer Plastikverpackung, die wie eine durchsichtige Luftmatratze aussieht, zu schälen. "Wir fixieren den Körper millimetergenau in einem Vakuumbett, damit die Strahlen exakt dorthin treffen, wo wir den Tumor vermessen haben", erklärt Richard Pötter, Leiter der Universitätsklinik für Strahlentherapie am AKH in Wien.
Behandlungsroutinen
Seine Patientin hat sich wieder angezogen, fährt mit der U-Bahn nach Hause, und "zu Mittag lege ich mich hin", sagt sie, weil sie nach der Strahlentherapie zwei bis drei Stunden "tief wie ein Baby" schlafe. Fatigue-Syndrom, sagt Pötter, heißt dieser Zustand der Müdigkeit, eine Nebenwirkung der Strahlentherapie.
Menschen, die im zweiten Untergeschoß des AKH in der Radioonkologie vor den Behandlungsräumen sitzen, wissen um ihre Erkrankungen Bescheid. Verzweiflung ist dem zähen Kampfgeist ums Überleben gewichen. Strahlentherapie gehört neben dem chirurgischen Entfernen von Tumoren und der Chemotherapie als dritte Säule im Kampf gegen die Krankheit dazu. Hier sitzen Patienten mit Brust-, Prostata- und Lungenkrebs, mit HNO-, Gehirn- oder Weichteiltumoren. Einige von ihnen haben Metastasen, die mit Strahlen in Schach gehalten werden können. Warum das möglich ist? Alle Krebsarten verbindet, dass sich die Zellen krankhaft schnell vermehren und sich im Gegensatz zu gesunden Zellen wesentlich schneller teilen.
Abgestimmte Behandlungsschemata
"Sie haben einen höheren Zellzyklus, und in jedem Zellzyklus gibt es eine Phase, die besonders empfindlich auf Strahlen ist", erklärt Karin Dieckmann, Oberärztin an der Strahlenklinik. Und genau diese sensible Phase nützt man aus, um wuchernde Zellen zu zerstören. Weil sich Zellen in einem Tumor nicht synchron entwickeln, setzt man die Therapie über einen längeren Zeitraum an, "damit wir möglichst alle aggressiven Zellen erwischen", sagt Dieckmann. Die Behandlungsschemata sind auf die Zelltypen eines Tumors abgestimmt, je aggressiver, umso öfter und länger müssen Patienten hier in die Röhre.
Was einfach klingt, ist ein hochkomplexes Procedere, an dem neben Ärzten auch Physiker und Radiotechnologen beteiligt sind. Letztere stellen die riesigen Teilchenbeschleuniger, die die Elektronen und Fotonen auf die notwendigen Energielevel bringen, ein, bündeln sie und lassen sie in exakt vorgegebener Dosis und im richtigen Einfallwinkel auf die Tumore los. "Die verfügbare Strahlendosis ist in den letzten 40 Jahren von 60 Gray auf teilweise 90 Gray gestiegen. Das eröffnet uns neue Optionen", berichtet Pötter.
Für die Behandlung entscheidend ist die exakte Lokalisierung der Strahlen. Dafür werden die Patienten bis in den Submillimeterbereich genau vermessen, wird mittels Computer-, Magnetresonanz- und Positronen-Emissionstomografen (CT, MRT und PET) das Körperinnere dreidimensional dargestellt und der beste Weg der Strahlen an den Organen vorbei ermittelt. Die zentrale Frage: Wie schaffe ich es, die Strahlenbündel in die Tumoren zu bringen und Kollateralschäden zu vermeiden? "Unsere Physiker rechnen sehr viel", sagt Pötter. Die medizinisch-technischen Assistentinnen hingegen bringen die Patienten bei jeder Session in eine exakte Position - das erklärt auch, warum in den Behandlungsräumen überall Zahlen und Messvorrichtungen an den Geräten sind. Das Knie eines Patienten muss jedes Mal im gleichen Winkel positioniert sein, die Arme in derselben Position liegen, wer am Kopf bestrahlt wird, trägt eine Maske. "Das Problem ist aber, dass der Körper selbst ja nicht statisch ist, das Herz schlägt, die Lunge atmet und bringt die Organe, wenn auch nur teilweise, aber doch in Bewegung", erklärt Pötter. Was zählt, ist Exaktheit.
"Strahlentherapie ist für die Patienten erst einmal ganz unglaublich. Man sieht die Strahlen nicht, man spürt sie nicht, aber trotzdem passiert etwas im Körper", erzählt Kathrin Kirchheiner, Psychologin an der Strahlenklinik am AKH. Sie bespricht Ängste ("viele glauben, sie seien nach der Therapie verstrahlt und dürfen niemand mehr umarmen, das ist natürlich nicht der Fall"), erklärt Grundsätzliches und hilft jenen, für die das Verharren in der Bewegungslosigkeit, das Alleinsein im Behandlungsraum oder das Eingezwängtsein in Masken unerträglich ist, indem sie Atem- und Entspannungsübungen lehrt. "Die Klaustrophobie ist meist in drei Sitzungen bewältigt", sagt sie. Aber sie redet auch viel mit den Patienten, die wissen, dass die Strahlentherapie hilft, ihr Leben zu verlängern - oft auch um viele Monate, manchmal um Jahre. Viele können durch Strahlen auch geheilt werden.
Immer zielgenauer
"Die Innovationen im Bereich der Strahlentherapie sind hochtechnisch und dauern deshalb viele Jahre", antwortet Pötter auf die Frage, welche Fortschritte es in den nächsten Jahren in seinem Fachbereich geben wird. Gerade in den vergangenen zehn Jahren wurden in puncto Präzision und gezielter Tumorbekämpfung bei gleichzeitiger Schonung des gesunden Gewebes enorme Fortschritte gemacht.