Bei den meisten Krebserkrankungen handelt es sich um solide Tumore, also Tumormassen, die irgendwo in unserem Körper wachsen und gesundes Gewebe entweder verdrängen oder sogar infiltrativ in dieses einwachsen und metastasieren. Die häufigsten Arten sind Prostata-, Lungen-, Brust- oder Darmkrebs.
Genauso kompliziert wie seine Entstehung ist auch die Behandlung von Krebs. Je nach Stadium und Krebslokalisation benötigt man eine Operation, Chemotherapie und/oder nach dieser eine Bestrahlungstherapie. Die konventionelle Strahlentherapie mittels radioaktiver Gammastrahlen geht allerdings mit einigen Nebenwirkungen einher.

Die Strahlen durchdringen neben der Haut auch andere Organe und gesundes Gewebe, die sich im Strahlenfeld vor dem Tumor beziehungsweise in seiner unmittelbaren Nähe befinden. Dadurch kommt es zu Schleimhautentzündungen (besonders im Nasen- und Mundbereich und in der Speiseröhre), Übelkeit, Durchfällen und Hautrötungen. Das umliegende Gewebe kann durch die Bestrahlung langfristig verhärten oder seine Funktion einbüßen (zum Beispiel Speichelmangel nach einer Bestrahlung im Hals-Kopf-Bereich mit andauernd trockenem Mund). In manchen Fällen kann die Strahlung das Risiko zur Ausbildung weiterer Tumore deutlich erhöhen. So entwickeln einige Kinder nach einer Ganzhirnbestrahlung im Erwachsenenalter Meningeome, also Tumore der Hirnhaut.
Das liegt daran, dass die Bestrahlung die DNA schädigt. Sie führt zu Doppelstrangbrüchen. Dadurch können sich Tumorzellen nicht mehr vermehren und sterben ab. Da jedoch auch gesunde Zellen von diesen DNA-Schädigungen betroffen sind, kann es im weiteren Verlauf zu Mutationen und so zu Sekundärmalignomen kommen.
Eine neue Krebstherapie
Eine Alternative zur konventionellen Strahlentherapie bietet das Zentrum für Krebsbehandlung Med Austron in Wiener Neustadt (NÖ) mit seiner Ionentherapie. Im Vergleich zur konventionellen Strahlentherapie mit Photonen verspricht diese Partikeltherapie, das angrenzende, gesunde Gewebe durch eine geringere Strahlenbelastung fast vollständig zu schonen.
Im Gegensatz zu Lichtteilchen (Photonen) wie bei Gamma- oder Röntgenstrahlen handelt es sich bei Protonen und Kohlenstoffionen um geladene, massereiche Teilchen. Durch diese kommt es zu einer geringeren Eingangs- und Ausgangsdosis. Das bedeutet, dass all das gesunde Gewebe, das vor beziehungsweise nach dem Tumor durchquert werden muss, weniger Strahlung abbekommt. Beinahe die gesamte Energie wird am Tumorort selbst freigesetzt. So kann nur der Tumor lokal geschädigt werden, und das umliegende Gewebe ist einer geringeren Toxizität ausgesetzt.
Protonen und Kohlenstoffionen können bei der gleichen Strahlendosis mehr Tumorzellen abtöten als konventionelle Photonen. Dadurch sind Protonen und Kohlenstoffionen besonders gut geeignet für Tumore, die traditionell resistent gegen die konventionelle Strahlentherapie sind. Bei diesen handelt es sich vor allem Knochen- und Weichteilsarkome, Melanome, langsam wachsende Tumore oder Rezidive (Wiederauftreten einer Erkrankung).
Da schnell wachsendes Gewebe durch die häufigen Zellteilungen wesentlich empfindlicher auf Strahlung reagiert, eignet sich die Protonentherapie besonders für Krebserkrankungen bei Kindern und Jugendlichen. Indem die Dosis im gesunden Gewebe minimiert wird, kann das Risiko von Langzeitfolgen wie Hormon- und Wachstumsstörungen oder sekundären Malignomen reduziert werden. Das wissenschaftliche Team bei Med Austron forscht während des laufenden Betriebes weiter, um so das therapeutische Angebot noch weiter auszubauen und in Zukunft den Teilchenbeschleuniger für noch mehr Tumorarten einsetzen zu können.
Die Präzisionsarbeit des Teilchenbeschleunigers
Meistens wird im Rahmen eines Tumorboards entschieden, ob für eine:n Patient:in die Ionenstrahlentherapie der sinnvollste nächste Schritt ist. Hierfür setzen sich mehrere Spezialist:innen aus verschiedenen medizinischen Fachrichtungen zusammen, um einen individuellen Behandlungsplan für Patient:innen zu entwerfen.
Für jede:n Patient:in wird eine spezielle thermoplastische Maske (bei Hirntumoren an den Kopf) angepasst, die dann auch bei der Behandlung getragen werden muss. Diese Maske ermöglicht eine genauere Planung der Bestrahlung und eine genaue Positionierung der Patient:innen.

Bei der Behandlungsplanung werden die vorhandenen Bilder der Patient:innen fusioniert und im Planungsprogramm Tumorstrukturen und Risikoorgane (etwa sensible Bereiche im Gehirn) gekennzeichnet, die während der Bestrahlung geschont werden sollten. Anhand der Planungsbilder kann bereits abgeschätzt werden, wie die Patient:innen während der Bestrahlung gelagert werden sollen. Man möchte mit den beschleunigten Protonen oder Kohlenstoffionen spezifisch den Tumor bestrahlen und hierbei möglichst keine sensiblen Areale im Gehirn passieren. Dies erfordert oftmals eine spezielle Positionierung der Patient:innen.
In der Theorie sollten die beschleunigten Teilchen genau im Tumor stoppen, um hier ihre volle Strahlungsdosis zu entfalten. Der Vorteil des Teilchenbeschleunigers gegenüber anderen Strahlentherapien liegt im raschen Dosisabfall. Nachdem das Teilchen im Tumor angekommen ist, sollte im umliegenden Gewebe nur noch eine sehr geringe Strahlung vorhanden sein, sodass gesunde Zellen geschont werden können.
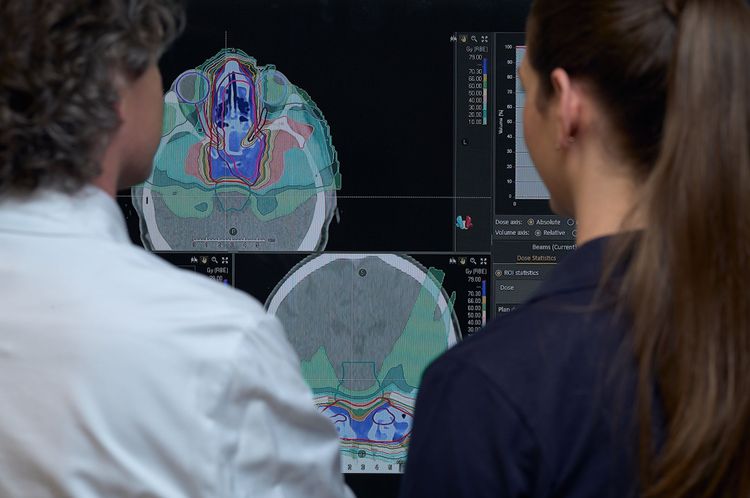
Nachdem die gewünschte Dosis und Lokalisation im Programm eingestellt wurden, berechnet eine Software aufgrund der Dichtewerte des Gewebes (so ist Knochen dichter als Gehirn und Gehirn dichter als Wasser), wie viel Energie notwendig ist, damit das Ionenteilchen nach Passage all dieser Gewebe genau im Tumor landet und hier die gewünschte Strahlendosis freigesetzt wird. Nach einer erneuten Kontrolle der Planung und möglichen Korrekturen werden die Patient:innen in einem der Behandlungsräume in mehreren Sitzungen bestrahlt. Während der Bestrahlung merken die Patient:innen nicht, welche große Maschinerie hinter ihnen arbeitet. Im Idealfall haben sie kaum Nebenwirkungen und profitieren langfristig von dieser neuen Form der Bestrahlung.

Bis vor einigen Jahren waren Chemo- und Strahlentherapien die einzige Möglichkeit, um die Diagnose Krebs zu bekämpfen. Dank des wissenschaftlichen Fortschritts kommen immer mehr Ansätze zum Einsatz, die bei geringeren Nebenwirkungen einen größeren Therapieerfolg erzielen. Als einer von diesen Ansätzen verspricht die Ionenstrahltherapie, in Zukunft noch mehr Betroffenen helfen zu können. (Veronika Sperl, 5.10.2023)